Утолщённые и деформированные ногти: безопасный уход и помощь подолога
Утолщение и деформация ногтей — не косметическая проблема, а клинический симптом: за изменением формы и плотности ногтевой пластины стоят онихомикоз, онихогрифоз, посттравматическая дистрофия или системные заболевания — от сахарного диабета до нарушений периферического кровообращения. По данным Русского медицинского журнала, грибковые поражения ногтей охватывают от 10 до 20% взрослого населения, а у людей старше 60 лет этот показатель достигает 50%, при этом большинство из них годами применяют домашние методы, которые при неправильном использовании углубляют повреждение матрикса. Статья разбирает механизмы каждой из основных патологий, критерии безопасного домашнего ухода и конкретные клинические признаки, при которых самолечение следует передать подологу.
Почему ногти утолщаются и деформируются: механизмы и причины
Ногти утолщаются и деформируются по трём основным механизмам: нарушение работы матрикса (зоны роста ногтя), хроническое механическое давление на ногтевую пластину и разрушение кератиновой структуры патогенными микроорганизмами — чаще всего грибками рода Trichophyton.
Матрикс — это скрытая под кожей фабрика ногтя. Его клетки-онихобласты непрерывно делятся и синтезируют твёрдый кератин, из которого формируется пластина. Аналогия с производством точна: если конвейер работает с перегрузкой или повреждён, продукция выходит бракованной. Хроническая травма (тесная обувь с узким мысом, повторяющиеся микроудары у бегунов) заставляет матрикс воспринимать давление как угрозу — в ответ он форсирует синтез кератина, и пластина нарастает толще нормы. По данным ресурса podolog78.ru (2026), именно этот защитный рефлекс объясняет большинство случаев подногтевого гиперкератоза у людей, проводящих 8 и более часов в день на ногах.
Грибковое поражение работает иначе: дерматофиты выделяют протеазы, разрушающие кератин изнутри пластины, а иммунный ответ организма стимулирует избыточный рост подногтевых тканей — ноготь крошится, желтеет и одновременно утолщается. Химические травмы (агрессивные растворители, неправильно подобранные кератолитики) повреждают матрикс напрямую, и восстановление занимает от 6 до 18 месяцев — столько времени требуется для полного отрастания ногтя на большом пальце стопы.
Когда причина утолщения установлена, важно подобрать соответствующий формат ухода. Специализированный podologiya.clinic/services/pedikyur-na-problemnyh-nogtyah в клинике «Подология» предполагает аппаратную обработку с учётом конкретной патологии — в отличие от обычного косметического педикюра, где инструменты не рассчитаны на изменённую структуру пластины. Самостоятельное срезание утолщённого ногтя обычными щипцами создаёт микротрещины в матриксе и повышает риск вторичной инфекции.
По данным Российского медицинского журнала (2023), у пациентов с онихомикозом, которые более 12 месяцев занимались самолечением без установленного возбудителя, частота рецидивов после курса антимикотиков составляла 47% — против 18% у тех, кто начинал терапию после лабораторной верификации.
Онихогрифоз, онихомикоз и посттравматическая дистрофия — чем отличаются и почему это важно для тактики лечения
Три патологии дают схожую картину — утолщённый, деформированный ноготь — но требуют принципиально разных методов лечения: перепутать их означает потратить месяцы на неэффективную терапию и усугубить повреждение матрикса.
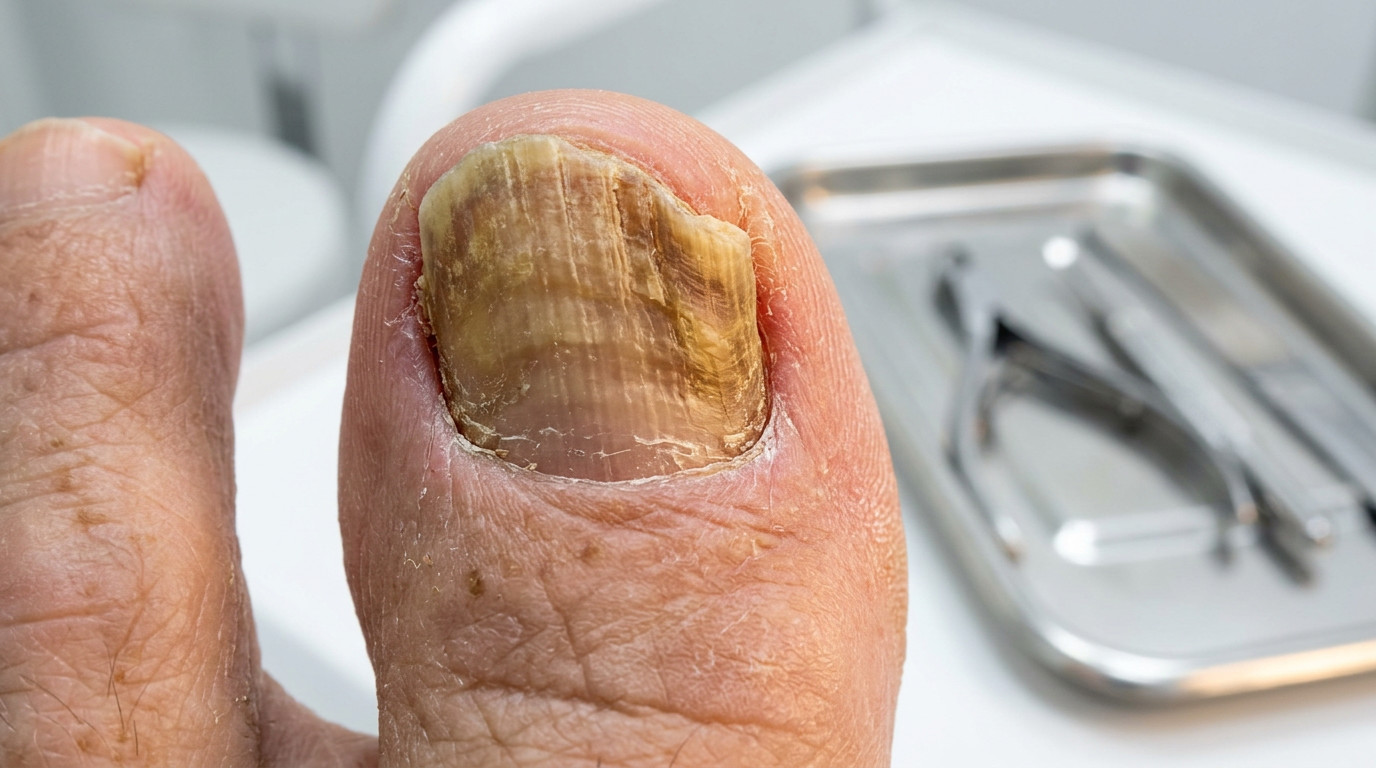
Онихогрифоз — дистрофическое поражение, при котором пластина приобретает форму когтя грифона: утолщение превышает 1 мм, поверхность становится грубой с продольными и поперечными бороздами, цвет меняется от жёлтого до серо-коричневого. Механизм — нарушение питания матрикса вследствие сосудистой недостаточности, повторных травм или как осложнение псориаза. Лечение исключительно механическое: аппаратное фрезерование, кератолитики, в тяжёлых случаях — хирургическое удаление пластины. Антимикотики при чистом онихогрифозе бесполезны.
Онихомикоз вызывают живые возбудители — дерматофиты (преимущественно Trichophyton rubrum), дрожжи рода Candida или плесневые грибки Aspergillus и Fusarium. Обязательное условие правильного лечения — лабораторная идентификация возбудителя, поскольку дерматофиты чувствительны к тербинафину, а Candida — к флуконазолу; назначить нужный препарат без посева невозможно. По данным ФНКЦ ФМБА России (2025), в гипертрофической форме онихомикоз сопровождается подногтевым гиперкератозом и частичной деструкцией пластины, что внешне неотличимо от онихогрифоза без микроскопии.
Посттравматическая дистрофия развивается после разового сильного удара или хронической перегрузки. Матрикс повреждается механически, а не инфекционно — поэтому ни антимикотики, ни хирургия здесь не показаны. Ноготь восстанавливается самостоятельно за 6–18 месяцев при условии исключения повторных травм и адекватного питания матрикса. Ускорить процесс помогают препараты на основе биотина и цистеина, хотя доказательная база по этому вопросу остаётся умеренной.
| Параметр | Онихогрифоз | Онихомикоз | Посттравматическая дистрофия |
|---|---|---|---|
| Причина | Нарушение питания матрикса, псориаз, сосудистая недостаточность | Грибковая инфекция (Trichophyton, Candida, Aspergillus) | Механическое повреждение матрикса |
| Характерный признак | Роговидное искривление, борозды, толщина >1 мм | Жёлто-белое пятно, крошение, отслоение от ложа | Деформация без крошения, связь с травмой в анамнезе |
| Диагностика | Клинический осмотр, исключение грибка | Микроскопия + посев соскоба — обязательны | Анамнез + клинический осмотр |
| Лечение | Аппаратное фрезерование, кератолитики, хирургия | Местные и/или системные антимикотики по результатам посева | Устранение травмирующего фактора, защитный уход |
| Цена ошибки | Антимикотики не дадут эффекта, повреждение усилится | Без посева — риск назначения неэффективного препарата, рецидив 47% | Ненужная антимикотическая терапия с гепатотоксическим риском |
Могут ли онихогрифоз и онихомикоз существовать одновременно?
Да, и это один из наиболее сложных клинических сценариев. По данным портала podologiya.clinic (2025), сочетание онихогрифоза с грибковым поражением встречается достаточно часто, поскольку утолщённая и деформированная пластина создаёт идеальную среду для грибков — тепло, влажность и сниженная циркуляция противогрибковых средств внутри толстого ногтя. В таких случаях необходима двойная верификация: гистология среза пластины и посев на питательные среды. Лечение начинают с антимикотического курса, и только после подтверждения элиминации возбудителя переходят к аппаратной коррекции деформации.
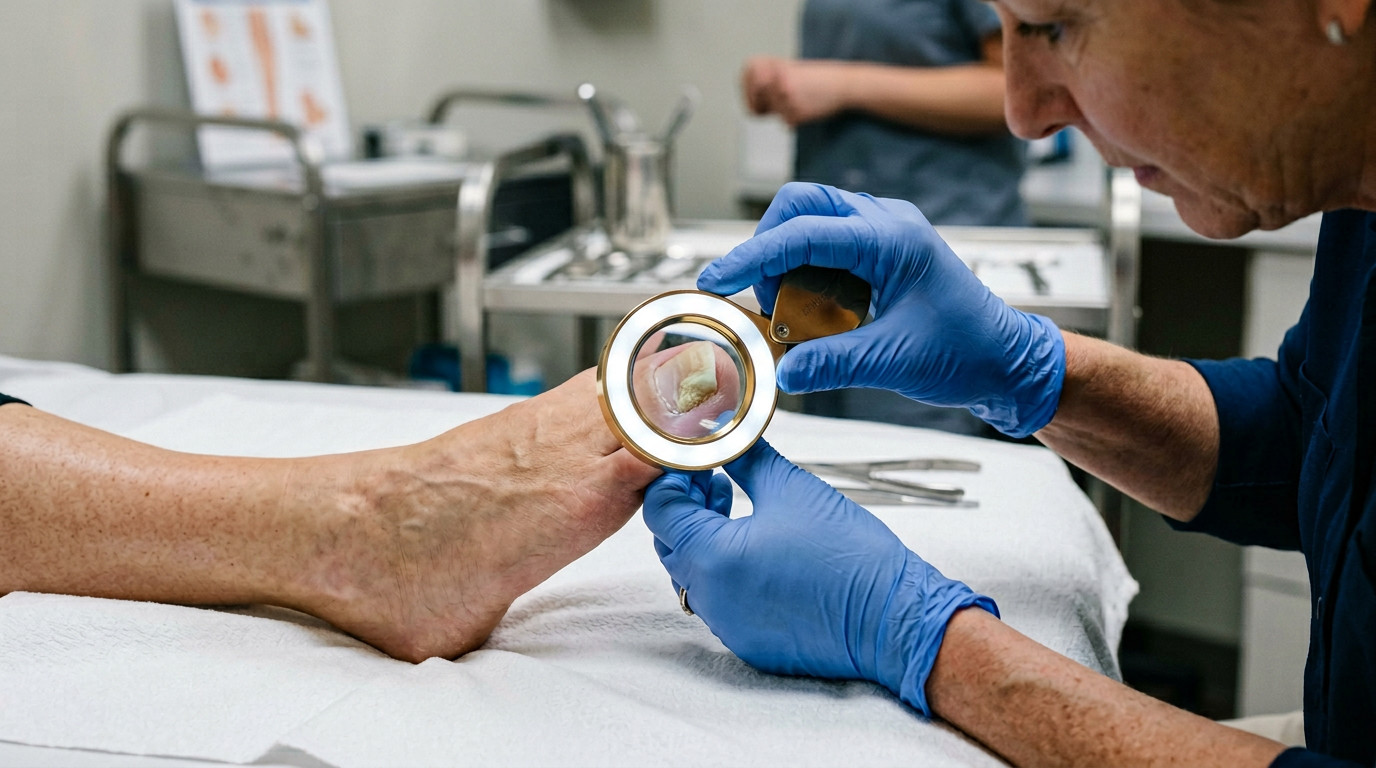
Как распознать патологию: диагностические признаки и самостоятельная оценка
Самостоятельно разграничить патологии ногтя можно по четырём ключевым параметрам: цвет, характер поверхности, связь с травмой в анамнезе и наличие зуда или жжения в межпальцевых промежутках — последний признак почти однозначно указывает на грибковую природу изменений.
Оценку начинают при хорошем освещении, желательно с использованием лупы с увеличением ?5–10 (доступна в любой аптеке за 200–400 рублей). Осматривают не только сам ноготь, но и ногтевое ложе, боковые валики и кожу подошвы между пальцами. Шелушение в межпальцевых промежутках, сопровождающее изменение ногтей, повышает вероятность онихомикоза до 80% по данным клиники «Подология» (podologiya.clinic, 2024).
- Подногтевой гиперкератоз
- Скопление рыхлой, крошащейся массы под свободным краем ногтя — характерный признак онихомикоза в гипертрофической форме. Отличается от онихогрифоза тем, что сама пластина при этом может оставаться относительно плоской.
- Онихолизис
- Отслоение пластины от ложа с образованием белёсого пятна — может сопровождать как онихомикоз, так и псориаз ногтей. Ключевое отличие: при псориазе часто видны точечные вдавления (симптом напёрстка) и красноватый «лососевый» ободок у границы отслоения.
- Борозды Бо
- Поперечные вдавленные полосы на пластине, образующиеся после острого стресса, тяжёлой болезни с высокой температурой или химиотерапии. Расстояние борозды от кутикулы в миллиметрах, делённое на среднемесячный темп роста ногтя (~3 мм/мес для стоп), позволяет датировать стрессовое событие.
- Лейконихия
- Белые пятна или полосы внутри пластины. Истинная лейконихия (пятна не исчезают при надавливании) указывает на нарушение кератинизации в матриксе; ложная (исчезает при надавливании) — на изменения в ногтевом ложе, нередко сосудистой природы.
Диагностика у подолога начинается с осмотра под увеличением, оценки анамнеза травм и обувных нагрузок, а также анализа походки и формы стоп — поскольку биомеханические нарушения стопы создают зоны хронического давления, предсказуемо приводящие к деформации конкретных ногтей. Такой системный подход отличает подологическую диагностику от дерматологической, ориентированной преимущественно на кожные и инфекционные причины (podologiya.clinic, 2024).
Самостоятельная оценка имеет объективные пределы: она позволяет сформулировать обоснованную гипотезу, но не заменяет микроскопию соскоба и посев на питательные среды — единственные методы, дающие 100% верификацию грибкового возбудителя. Анализы крови на уровень сахара, железа и гормонов щитовидной железы обязательны при множественном поражении ногтей без явной травматической или инфекционной причины, поскольку системные заболевания изменяют ногти симметрично и прогрессируют независимо от местного лечения.
Когда изменение формы или цвета ногтя сигнализирует о системном заболевании
Ноготь — своего рода биомаркер: изменения его цвета, формы или темпа роста отражают состояние сердечно-сосудистой, эндокринной и иммунной систем, а ряд специфических паттернов позволяет заподозрить конкретный диагноз ещё до лабораторного обследования.
Кровоснабжение матрикса напрямую зависит от общего состояния сосудистого русла. Аналогия с индикатором в системе: как лампочка на приборной панели сигнализирует о неисправности двигателя — ноготь сигнализирует о сбоях во внутренних органах. По данным СПб ГБУЗ КВД №4 (2024), деформации ногтей при системных заболеваниях отличаются от инфекционных тем, что поражают несколько ногтей симметрично и прогрессируют, даже если местная терапия временно улучшает внешний вид.
Особую диагностическую ценность представляют следующие паттерны:
- «Ногти Терри» — пластина почти полностью белая, узкая розоватая полоска сохраняется лишь у свободного края; ассоциированы с циррозом печени, застойной сердечной недостаточностью и сахарным диабетом 2 типа.
- «Ногти Мюрке» — две параллельные белые поперечные полосы на пластине, не связанные с матриксом; указывают на гипоальбуминемию (снижение белка крови) при заболеваниях почек или печени.
- «Барабанные палочки» (пальцы Гиппократа) — увеличение кривизны пластины более 180° с «стеклянными» ногтями; механизм связан с локальной гиперпродукцией VEGF и пролиферацией фибробластов, часто сопровождает хронические лёгочные заболевания и пороки сердца.
- «Синдром жёлтых ногтей» — все 20 ногтей утолщены, медленно растут, желтеют, сочетаются с лимфатическим отёком голеней и хроническим синуситом или бронхоэктазами.
- Линии Миса — единичные поперечные белые полосы; классически описаны при отравлении мышьяком, но также возникают при химиотерапии лимфом в виде серии полос, хронологически соответствующих циклам лечения.
При гипотиреозе матрикс страдает из-за дефицита тиреоидных гормонов Т3 и Т4: замедляется митоз онихобластов, пластина становится ломкой, тусклой, с продольными бороздами и ложной лейконихией. По данным эндокринологического портала dr-md.ru, эти изменения обратимы при адекватной гормонзаместительной терапии — динамика ногтей служит косвенным маркером компенсации гипотиреоза.
Ногтевые проявления при псориазе встречаются у 50–80% пациентов с псориатическим артритом и нередко предшествуют суставным симптомам на 1–5 лет. Симптом «напёрстка» (точечные вдавления на пластине) и «лососевый» ободок онихолизиса — патогномоничные признаки псориатического поражения, которые отличают его от онихомикоза без необходимости биопсии (КВД №4, Санкт-Петербург, 2024).
Как изменения ногтей связаны с дефицитом железа и анемией?
При железодефицитной анемии ногти сначала уплощаются (платонихия), затем приобретают вогнутую форму — койлонихия («ложкообразные ногти»). Механизм: железо входит в состав цитохром-с-оксидазы — фермента, необходимого для митоза клеток матрикса. При уровне ферритина ниже 15 нг/мл синтез кератина нарушается, ноготь растёт тоньше нормы и изгибается под весом собственного тела. Восстановление формы занимает 6–12 месяцев после коррекции анемии — столько необходимо для полного цикла роста пластины на большом пальце стопы.
Безопасный домашний уход: что действительно работает и что причиняет вред
Безопасный домашний уход за утолщёнными и деформированными ногтями включает размягчение пластины перед любыми механическими манипуляциями, использование кератолитиков в концентрациях, соответствующих домашнему применению, и исключение режущих инструментов при толщине пластины свыше 2 мм.
Распространённая ошибка — начинать уход с щипцов или ножниц без предварительного размягчения. Утолщённая пластина по механическим свойствам напоминает высохшую фанеру: резкое усилие при срезании передаётся на матрикс и создаёт микротрещины в зоне роста, которые становятся воротами для вторичной инфекции. По данным podolog78.ru (2026), именно неправильное самостоятельное срезание является основной причиной паронихии у пациентов, обращающихся к подологу с жалобами на «внезапно вросший ноготь».
Базовый безопасный протокол домашнего ухода включает четыре этапа:
- Размягчение ванночкой (15–20 минут при температуре воды 37–40 °C, не выше — горячая вода усиливает отёк тканей и риск ожога).
- Нанесение кератолитика с мочевиной 10–20% на пластину под окклюзионную повязку на 30–60 минут.
- Механическая обработка пилкой с зернистостью 80–100 грит только в направлении от кутикулы к свободному краю — движения «туда-обратно» расслаивают кератин.
- Нанесение увлажняющего крема с мочевиной 5–10% или лактатом аммония на всю стопу, включая подошву.
Что однозначно вредит — это использование бритвенных педикюрных тёрок с металлической насечкой на изменённом ногте: они создают микроповреждения без контроля глубины. Ацетон и ацетонсодержащие жидкости для снятия лака растворяют межкератиновые липиды и дополнительно иссушают уже обезвоженную пластину — при онихомикозе и онихогрифозе это ускоряет крошение. Народные рецепты с уксусом (9% и 70%) снижают pH поверхности, но не проникают в толщу поражённого ногтя и не уничтожают дерматофиты в подногтевом гиперкератозе, при этом хроническое нанесение кислоты раздражает ногтевое ложе.
Согласно данным портала aravia-prof.ru (2022), кератолитики на основе мочевины в концентрации 10–20% безопасны для домашнего применения и обеспечивают достаточную глубину размягчения при условии соблюдения времени экспозиции. Концентрации свыше 30–40% используются только в профессиональных условиях, поскольку при неконтролируемом применении разрушают не только ороговевшие клетки, но и здоровый матрикс.
Кератолитики, размягчающие ванночки и аппаратный педикюр: возможности и ограничения каждого метода
Каждый из трёх методов решает конкретную задачу в уходе за утолщённым ногтем: ванночки подготавливают ткани, кератолитики разрушают избыточный кератин химически, аппаратный педикюр механически редуцирует толщину пластины — и только комбинация всех трёх даёт устойчивый результат.
Кератолитики работают по принципу строительного растворителя: активное вещество разрывает водородные связи между кератиновыми нитями, и ороговевшие клетки отшелушиваются без механического усилия. Мочевина в концентрации 10–40% является наиболее изученным агентом — она дополнительно увлажняет пластину (входит в состав натурального увлажняющего фактора кожи) и обладает умеренным антифунгальным действием. Салициловая кислота (2–10%) усиливает кератолитический эффект и обладает антибактериальным действием, однако при концентрациях выше 6% противопоказана на больших площадях у пациентов с нарушением функции почек. По данным журнала «Уродерм» (2007), сочетание мочевины и салициловой кислоты даёт синергетический эффект при подногтевом гиперкератозе, превышающий эффект каждого компонента отдельно.
Размягчающие ванночки гидратируют кератин и повышают его эластичность за счёт встраивания молекул воды между кератиновыми волокнами — по аналогии с тем, как сухая кожа дерева трескается, а влажная сгибается. Оптимальная температура — 37–40 °C, время — 15–20 минут: этого достаточно для насыщения пластины водой, но не для мацерации (избыточного размягчения) кожи боковых валиков. Ванночки с морской солью (1–2 столовые ложки на литр воды) дополнительно снижают микробную нагрузку на поверхности ногтя. Горячие ванночки при температуре выше 45 °C противопоказаны при сахарном диабете и варикозном расширении вен — нарушение чувствительности повышает риск термического ожога, а венозный застой усиливается при перегреве.
| Метод | Механизм | Эффективная концентрация/режим | Ограничения и цена ошибки |
|---|---|---|---|
| Мочевина (кератолитик) | Разрыв водородных связей кератина, увлажнение | 10–20% домашнее, 30–40% профессиональное | При концентрации >20% без контроля — разрушение здорового матрикса |
| Салициловая кислота | Кератолиз + антибактериальный эффект | 2–6% безопасно, до 10% под наблюдением | Противопоказана при почечной недостаточности на больших площадях |
| Размягчающие ванночки | Гидратация кератина, снижение микробной нагрузки | 37–40 °C, 15–20 мин, соль 1–2 ст.л./л | Противопоказаны при диабете, варикозе, открытых ранах |
| Аппаратный педикюр (фреза) | Механическая редукция толщины пластины | Зернистость 80–150 грит в зависимости от степени утолщения | Противопоказан при воспалении валиков, истончении пластины, активном грибке (риск распространения) |
Аппаратный педикюр на проблемных ногтях — это не косметическая, а клиническая процедура, которая требует правильного подбора насадок и скорости оборотов. Фреза с крупным зерном при избыточном давлении на изменённую пластину может достичь ногтевого ложа и повредить его капиллярную сеть. В клинике «Подология» аппаратную обработку проблемных ногтей проводят с предварительным размягчением кератолитиком — это снижает нагрузку на фрезу и позволяет контролировать остаточную толщину пластины. Домашний аппаратный педикюр бытовыми приборами с мощностью 8–12 Вт допустим только для поддерживающего ухода после профессиональной редукции; при онихогрифозе и толщине пластины более 3 мм мощности бытового прибора физически недостаточно для безопасной обработки.
Почему аппаратный педикюр противопоказан при активном онихомикозе?
Фреза при вращении создаёт аэрозоль из частиц ногтя, содержащих жизнеспособные споры грибков. Без специального пылесборника с HEPA-фильтром эти споры оседают на коже, инструментах и поверхностях. По данным podologroom.ru (2022), при аппаратном педикюре без надлежащей защиты риск аутоинокуляции (самозаражения соседних ногтей) и перекрёстного заражения клиентов значительно возрастает. Именно поэтому профессиональный стандарт требует сначала верифицировать и пролечить онихомикоз, и только затем переходить к аппаратной коррекции формы.
Когда домашний уход недостаточен: критерии для обращения к подологу
Домашний уход за утолщёнными ногтями достигает своего предела, когда толщина пластины превышает 3 мм, присутствуют признаки воспаления или инфекции, либо пациент входит в группу риска по сосудистым или эндокринным заболеваниям — в этих случаях самолечение статистически достоверно увеличивает риск осложнений.
Граница между «домашним» и «клиническим» случаем не всегда очевидна, и многие пациенты откладывают визит к специалисту, ориентируясь лишь на болевой порог. Это ошибочная стратегия: при нейропатии, характерной для сахарного диабета, боль может отсутствовать даже при глубоком воспалении. По данным ангиологической клиники angioclinic.ru, стрижка ногтей обычными щипцами является одной из наиболее частых причин развития влажной гангрены у пациентов с диабетической нейропатией — из-за микротравм, которые пациент попросту не ощущает.
Конкретные критерии для незамедлительного обращения к подологу:
- Толщина ногтевой пластины превышает 3 мм или ноготь приобрёл роговидную форму (онихогрифоз).
- Покраснение, отёк или гнойное отделяемое из-под ногтевого валика — признаки паронихии или пиодермии.
- Ноготь врастает в боковой валик и вызывает боль при ходьбе, даже если воспаление ещё не видно визуально.
- Появление крошения или изменения цвета на фоне неэффективного двухнедельного домашнего ухода — это критерий неверно поставленного диагноза, а не неэффективного средства.
- Наличие сахарного диабета, облитерирующего атеросклероза или хронической венозной недостаточности — эти состояния переводят любую обработку ногтей в разряд медицинской процедуры вне зависимости от визуальных изменений.
По данным Центра подологии podolog78.ru (2026), пациенты, которые обращались к подологу с признаками паронихии на стадии локального отёка без гнойного процесса, в 92% случаев обходились консервативным лечением. Те, кто откладывал визит до появления гнойного отделяемого, в 34% случаев нуждались в хирургическом вмешательстве и антибиотикотерапии — разница в исходах определялась не сложностью патологии, а своевременностью обращения.
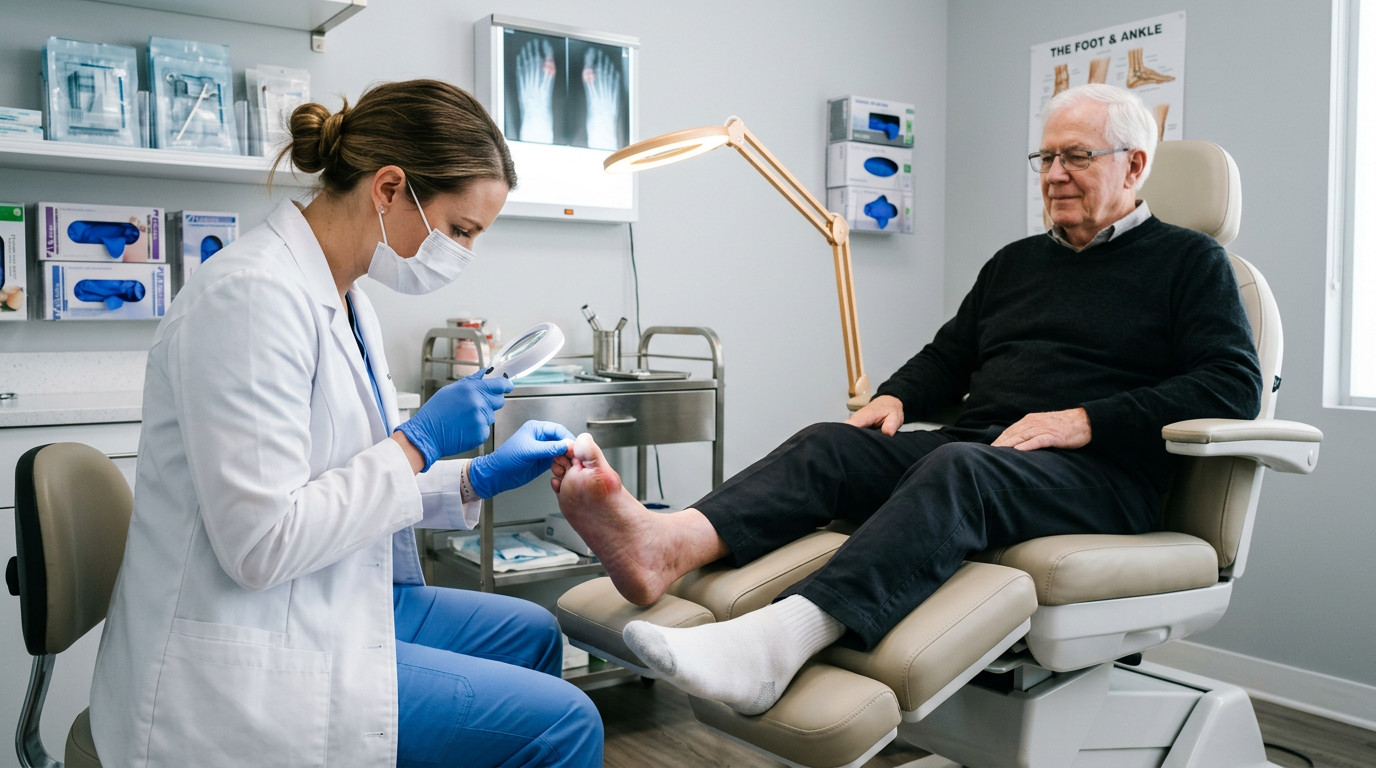
Контраргумент, который часто звучит: «подолог — это дорого и не нужно при небольшой проблеме». Реальная арифметика иная: консервативная коррекция скобой на ранней стадии стоит в 3–5 раз дешевле, чем хирургическая резекция с матрикэктомией и последующим курсом перевязок. В клинике «Подология» первичный приём включает осмотр под увеличением и составление тактики лечения, что позволяет исключить нецелевое лечение и избежать повторных визитов.
Что делает подолог: от консервативной коррекции скобами до хирургической резекции
Подолог располагает тремя уровнями вмешательства в зависимости от стадии патологии: консервативная механическая обработка, ортониксия (коррекция формы ногтя скобами и пластинами) и хирургическое удаление части или всей пластины с возможной матрикэктомией.
Ортониксия — это метод, аналогичный ортодонтическим брекетам в стоматологии: металлическая или титановая скоба цепляется за края ногтя и создаёт постоянное упругое усилие, выпрямляющее кривизну пластины. Основные системы, применяемые в России, — скобы Фрейзера, система 3ТО и пластины Ониклип. По данным orten.medguard.ru (2025), скоба Фрейзера передаёт подъёмную силу через натяжение проволоки и обеспечивает равномерную нагрузку на оба края ногтя, что снижает риск повторного врастания. Срок ношения скобы составляет 3–6 месяцев в зависимости от исходного угла кривизны — за это время успевает вырасти 9–18 мм нового ногтя в правильном направлении.
- Матрикэктомия
- Частичное или полное уничтожение зоны роста ногтя (матрикса) химическим (фенолом) или хирургическим методом. Применяется при многократных рецидивах врастания или онихогрифозе тяжёлой степени, когда восстановление нормальной пластины невозможно. Цена компромисса: ноготь на обработанном участке больше не растёт.
- Краевая резекция
- Хирургическое удаление узкой вросшей полоски ногтя с иссечением гипергрануляций. Проводится под местной анестезией, занимает 20–40 минут. Рецидив возможен без последующей ортониксии или коррекции обуви.
- Аппаратная редукция
- Фрезерование пластины до физиологической толщины с помощью боров разной зернистости. Основной метод при онихогрифозе, онихомикозе в фазе ремиссии и подногтевом гиперкератозе.
Выбор метода определяется не предпочтениями пациента, а клинической стадией. Так, при наличии активного гнойного процесса ортониксия противопоказана: инфекция нарушает сцепление скобы с поражённой пластиной и создаёт риск распространения воспаления под давлением инструмента. Сначала — купирование инфекции, затем — коррекция формы. Именно такой алгоритм применяют специалисты клиники «Подология» при сложных случаях врастания, совмещённого с паронихией.
| Метод | Показания | Преимущества | Ограничения |
|---|---|---|---|
| Ортониксия (скобы/пластины) | Вросший ноготь, скрученная пластина, онихогрифоз лёгкой степени | Безоперационный метод, нет реабилитации | Противопоказана при активном воспалении, тонкой пластине |
| Краевая резекция | Вросший ноготь со значительным воспалением или гранулёмой | Быстрый результат, местная анестезия | Риск рецидива без ортониксии после заживления |
| Матрикэктомия (фенол/хирургия) | Многократные рецидивы, онихогрифоз тяжёлой степени | Устраняет проблему на постоянной основе | Необратима — ноготь не вырастет на обработанном участке |
| Аппаратная редукция | Онихогрифоз, подногтевой гиперкератоз, поддерживающий уход | Нет боли, не требует реабилитации | Противопоказана при активном онихомикозе без HEPA-защиты |
Группы риска: сахарный диабет, сосудистые нарушения и пожилой возраст
Пациенты с сахарным диабетом, облитерирующим атеросклерозом нижних конечностей и люди старше 60 лет требуют особого подхода к уходу за ногтями: у них любая микротравма пластины или кожи валиков несёт риск инфекционных осложнений, несоразмерный масштабу исходного повреждения.
При сахарном диабете действуют два независимых повреждающих механизма. Диабетическая нейропатия уничтожает болевую чувствительность — пациент не ощущает ни давления тесной обуви, ни укола при неаккуратном срезании ногтя. Диабетическая ангиопатия снижает кровоток в капиллярах стопы, и даже минимальная ранка заживает в 3–5 раз медленнее нормы. По данным ФНКЦ ФМБА (fnkc-fmba.ru, 2020), основной причиной развития синдрома диабетической стопы и гангрены становятся именно мелкие ссадины и микротравмы — стрижка ногтей входит в перечень наиболее частых провоцирующих факторов.
При хронической венозной недостаточности и облитерирующем атеросклерозе нарушается трофика тканей ногтевого ложа и матрикса: пластина истончается, расслаивается, кожа валиков пересыхает и трескается. Горячие ванночки — стандартная домашняя рекомендация — здесь превращаются в фактор риска: перегрев расширяет варикозные вены и усиливает отёк, а при атеросклерозе повышает метаболические потребности тканей в условиях уже сниженного кровотока.
По данным vsalon24.ru (2024), онихомикоз у людей старше 60 лет встречается в 30% и более случаев — в сравнении с 10–15% у людей 20–40 лет. Ключевые факторы: замедление роста ногтя (до 1–1,5 мм/мес против 3 мм/мес у молодых), снижение иммунного ответа и накопленные сосудистые изменения, создающие питательную среду для дерматофитов в плохо перфузируемой ткани.
У пожилых пациентов дополнительным фактором риска является физическая невозможность самостоятельно добраться до ногтей из-за снижения гибкости суставов. Попытки обрезать ноготь «вслепую» или с применением избыточного усилия приводят к травматизации кожи валиков в 23% случаев — такие данные приводит podolog78.ru (2026). Регулярные визиты к подологу каждые 6–8 недель для пациентов из всех трёх групп риска являются не дополнительной опцией, а обоснованной медицинской мерой профилактики ампутаций и госпитализаций.
Каков безопасный протокол ухода за ногтями при сахарном диабете?
По рекомендациям ангиохирургов (angioclinic.ru), при диабете категорически противопоказано использование режущих инструментов с острыми краями, горячих ванночек выше 37 °C и кератолитиков с концентрацией мочевины выше 10% без контроля специалиста. Допустимо: обработка пилкой средней зернистости в направлении роста ногтя, увлажнение кремом с 5–10% мочевиной после подсушивания кожи, ежедневный осмотр стоп под лупой. Любые инструментальные манипуляции — только в условиях кабинета подологии с применением стерильных инструментов и антисептической обработки. Даже незначительное покраснение или отёк вокруг ногтя при диабете требует консультации в течение 24–48 часов, а не наблюдения в домашних условиях.
Профилактика рецидивов: обувь, гигиена и контроль сопутствующих заболеваний
Рецидив онихомикоза и повторное врастание ногтя после лечения возникают преимущественно не из-за неэффективности терапии, а из-за сохранения исходных факторов риска — неправильно подобранной обуви, нарушения правил гигиены и некомпенсированных системных заболеваний.
Обувь — ключевой биомеханический фактор. Расстояние между концом большого пальца и носком туфли должно составлять не менее 10–12 мм (ширина большого пальца): именно это расстояние обеспечивает нулевое давление на матрикс при ходьбе. Обувь из синтетических материалов создаёт влажную среду внутри: при температуре кожи стопы 33–35 °C и относительной влажности выше 80% дерматофиты удваивают популяцию за 24–72 часа. По данным журнала Pharmateca (pharmateca.ru), именно многократные последовательные микротравмы от тесной обуви — а не одномоментный удар — являются ведущим механизмом как врастания ногтя, так и его инфицирования грибком.
Дополнительно необходимо учитывать: старую обувь нельзя использовать после курса лечения онихомикоза даже при внешне хорошем состоянии. По рекомендациям MSD Manuals (msdmanuals.com, 2021), внутренняя поверхность носимой обуви содержит жизнеспособные споры дерматофитов, способные к реинфицированию. Обработка обуви антимикотическим спреем на основе миконазола или тербинафина снижает контаминацию, но не устраняет её полностью — оптимальным решением при онихомикозе большого пальца является замена пары после завершения лечебного курса.
По данным исследования, опубликованного на CyberLeninka (cyberleninka.ru), сочетание поддерживающего применения противогрибкового лака с аморолфином (1 раз в неделю в течение 6 месяцев после основного курса) и ежемесячной аппаратной обработки стоп снижало частоту рецидивов онихомикоза до 9% — в сравнении с 47% у пациентов без поддерживающей терапии. Это соотношение демонстрирует: вторичная профилактика даёт более существенный вклад в долгосрочный результат, чем сам курс системного антимикотика.
Гигиенический протокол после лечения строится на трёх принципах: сухость, индивидуальность инструментов и термическая обработка текстиля. Носки из хлопка или шерсти меняют ежедневно и стирают при температуре не ниже 60 °C — при более низких температурах споры дерматофитов сохраняют жизнеспособность. Полотенца для стоп должны быть отдельными и не использоваться другими членами семьи, особенно если у них диагностирован микоз кожи стоп. Просушивание межпальцевых промежутков отдельными движениями (а не «пилящими») снижает мацерацию кожи — одного из главных факторов входных ворот для реинфекции.
Правильная техника подстригания ногтей — не косметическое, а клиническое требование. Пластину срезают прямо, параллельно свободному краю, без скругления углов: скруглённые края создают боковое давление на валик при ходьбе и провоцируют врастание. Длина свободного края должна составлять 1–2 мм над уровнем мягких тканей кончика пальца — короче означает риск травмы ложа, длиннее — риск механического зацепления пластины за носок или обувь.
| Фактор риска | Механизм рецидива | Конкретная мера | Цена игнорирования |
|---|---|---|---|
| Тесная обувь | Давление на матрикс ? гиперкератоз ? трещины ? реинфекция | Зазор 10–12 мм от носка, натуральный верх, смена пары после онихомикоза | Рецидив врастания или гиперкератоза в течение 3–6 месяцев |
| Влажная среда в обуви | Рост дерматофитов при влажности >80% | Хлопковые или шерстяные носки, смена 2 раза в день при активности | Реинфекция из старой обуви или носков |
| Некомпенсированный диабет | Снижение иммунного ответа, замедленное заживление | Гликированный гемоглобин <7%, визит к подологу каждые 6–8 недель | Хроническая паронихия, риск флегмоны стопы |
| Неправильная техника стрижки | Скруглённые углы ? боковое давление ? врастание | Прямой срез, свободный край 1–2 мм, пилка для сглаживания углов | Рецидив врастания в 80% случаев при вырывании ногтя (по данным club217657082.orgs.biz, 2024) |
| Отсутствие поддерживающей терапии | Субклиническая инфекция в матриксе не устраняется при базовом курсе | Лак с аморолфином 1 раз/нед. в течение 6 мес. + ежемесячная аппаратная обработка | Рецидив в 47% случаев без поддерживающего протокола |
Контроль сопутствующих заболеваний — условие, без которого остальные меры работают частично. При декомпенсированном сахарном диабете (гликированный гемоглобин выше 8%) антимикотическая терапия имеет значимо сниженную эффективность из-за нарушения микроциркуляции: препарат не достигает матрикса в терапевтической концентрации. По рекомендациям Центра подологии podolog78.ru (2026), схема вторичной профилактики для пациентов из групп риска строится в коллаборации с эндокринологом или ангиологом: коррекция основного заболевания является необходимым условием для устойчивого подологического результата. В клинике «Подология» ведётся протокол сопровождения пациентов с диабетической стопой, который включает периодический мониторинг состояния ногтей и своевременную коррекцию тактики ухода при изменении клинической картины.
Как предотвратить рецидив при плоскостопии и вальгусной деформации стопы?
При плоскостопии и вальгусе нагрузка на передний отдел стопы распределяется неравномерно: первый и пятый пальцы несут давление, несоразмерное их анатомической роли. Это создаёт зоны хронического гиперкератоза и деформации ногтей, которые рецидивируют независимо от качества лечения. Единственный способ разорвать этот цикл — коррекция биомеханики с помощью индивидуальных ортопедических стелек. По данным ортопедических рекомендаций (ashrafov.ru), ношение стелек при плоскостопии снижает нагрузку на зоны риска до физиологического уровня, что устраняет триггер гиперкератоза на уровне причины, а не симптома. Подолог и ортопед в этом случае работают совместно: первый устраняет текущие изменения ногтя, второй — создаёт условия, при которых они не возвращаются.
Утолщение и деформация ногтей укладываются в три принципиально разных сценария — механический (онихогрифоз, посттравматическая дистрофия), инфекционный (онихомикоз) и системный (диабет, псориаз, дисфункция щитовидной железы), — и ни один из них не требует одинакового подхода. Домашний уход с кератолитиками на основе мочевины 10–20% и ванночками при 37–40 °C остаётся обоснованным выбором для пациентов без сопутствующих заболеваний при толщине пластины до 3 мм и отсутствии воспаления: это экономит 3–5 визитов к специалисту и даёт устойчивый результат при соблюдении протокола. Консервативное подологическое лечение — ортониксия, аппаратная редукция, профессиональные кератолитики — оправдано при онихогрифозе средней степени, рецидивирующем врастании и пограничных состояниях у пациентов с сосудистой патологией: по данным cyberleninka.ru, поддерживающий протокол после курса лечения снижает частоту рецидивов с 47% до 9%, что делает профессиональный уход экономически выгоднее повторных курсов антимикотиков. Хирургическое вмешательство с матрикэктомией — единственный обоснованный выбор при онихогрифозе тяжёлой степени и многократных рецидивах врастания, однако его необратимость требует предварительного исключения всех консервативных альтернатив. Для пациентов с сахарным диабетом, облитерирующим атеросклерозом и возрастом старше 60 лет любой из этих сценариев реализуется исключительно в клинических условиях — самолечение в этих группах статистически достоверно увеличивает риск осложнений, несоразмерных исходной проблеме.
Записаться на первичный осмотр в клинику «Подология» можно на podologiya.clinic — приём включает осмотр под увеличением и составление индивидуального плана лечения. Имеются противопоказания; окончательную тактику определяет специалист после очного осмотра.
Об авторе: Сидорова Валерия Сергеевна — специалист в области подологии для взрослых и детей. Профессионально занимается диагностикой и лечением заболеваний стоп, включая грибковые поражения ногтей, вросшие ногти, мозоли и натоптыши. Применяет современные методики аппаратной обработки и консервативного лечения для безопасного и эффективного решения подологических проблем у пациентов любого возраста.